Knorpelschaden-Knorpelbehandlung-Knorpeltransplantation
Autoren: Dr. med. Steffen Thier
Knorpelaufbau
Der hyaline Gelenkknorpel ist ein einzigartiges Gewebe, welches insbesondere die Lastübertragung, Lastverteilung sowie ein nahezu reibungsloses Gleiten der Gelenkpartner ermöglicht. Er setzt sich im Wesentlichen aus 3 Schichten zusammen und hat einen geringen Knorpelzellanteil. Wasser bildet mit 70-80% den Hauptbestandteil des Knorpelgewebes! Die übrigen Gewebsanteile („extrazelluläre Matrix (ECM)“) setzen sich aus Kollagen II (10-20%) und Proteoglykanen zusammen.
Knorpelgewebe ist nicht mit Nerven oder Blutgefäßen versorgt. Der Nährstoffaustausch des Knorpelgewebes erfolgt über die Gelenkflüssigkeit („Diffusion“). So kommt es bei einer Gelenkbelastung zur elastischen Verformung des Knorpelgewebes und dadurch zur Ausschleusung von Wasser in den Gelenkraum. Bei Entlastung kann das nährstoffreiche Wasser dann wieder in das Gewebe zurückströmen. Zusätzlich werden durch das Wechselspiel von freiem und gebundenem Wasser Druckbelastungen kompensiert. Dieser Mechanismus funktioniert jedoch nur bei gesundem Knorpelgewebe.
Die geringe Stoffwechselaktivität ist ebenso kennzeichnend, wie die sehr begrenzte Fähigkeit zur Eigenreparatur. Hieraus ergibt sich bei Knorpelschäden die Notwendigkeit einer Knorpelersatztherapie, um das Fortschreiten des Knorpelschadens bis hin zur Arthrose (Gelenkverschleiß) zu verhindern.
Entstehung und Verlauf von Knorpelschäden
Die Ursachen von Knorpelschäden sind vielfältig, so können Verdrehtraumen (Unfälle), Überbelastungen oder auch Fehlstellungen Knorpelschäden auslösen.
Isolierte Knorpelschäden lösen meist eine relativ unspezifische Symptomatik aus. Da das Knorpelgewebe selbst keine Schmerzen auslösen kann, wird vermutet, dass eine Knorpelschädigung erst dann Schmerzen verursacht, wenn der darunterliegende Knochen reagiert und eine vollschichtige Knorpelschädigung eingetreten ist. Anfänglich berichten die Patienten meist über wiederkehrende Ergüsse sowie belastungsabhängige Schmerzen.
Grundlagenstudien konnten zeigen, dass durch eine wiederholte, lokale Überlastung des Gelenkknorpels destruktive Prozesse im Knorpel auslöst werden können. Über eine Freisetzung von Botenstoffen kommt es zur Veränderung der ECM, die ein Anschwellen des Knorpelgewebes zur Folge hat („Chondromalazie-Knorpelkrankheit“). In Folge dessen verliert das Knorpelgewebe an Elastizität und ein Knorpelschaden kann entstehen.
Ein Verdrehtrauma des Kniegelenkes kann nicht nur zur Schädigung der Bänder oder der Menisci führen, sondern auch zur Schädigung des Gelenkknorpels. Im Rahmen von Gelenkspiegelungen nach Knieverdrehung konnten in bis zu 15% der Fälle Knorpelverletzungen am Kniegelenk nachgewiesen werden. Häufig kommt es direkt nach dem Trauma zu belastungsabhängigen Beschwerden, wie Schmerzen und Schwellung des betroffenen Gelenkes.
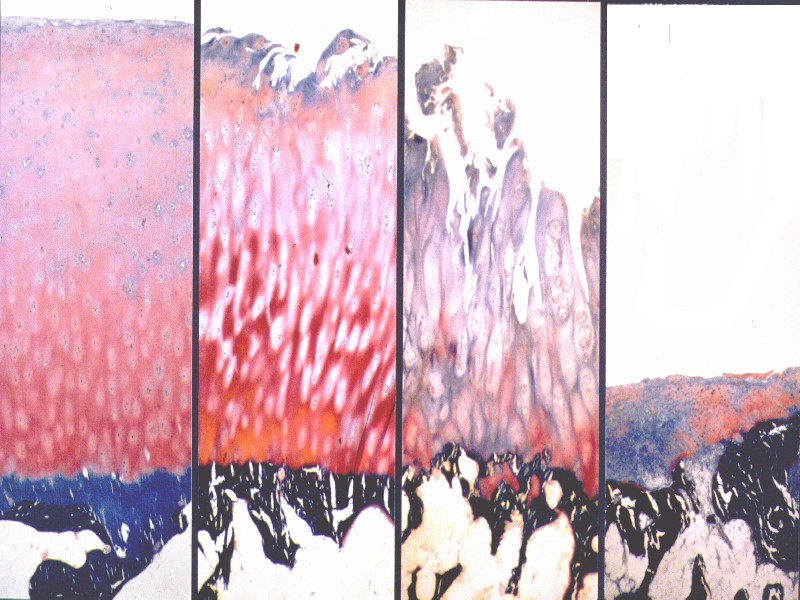
Gesunder Knorpel Geschädigter Knorpel
Lokalisierte Knorpelschäden führen nachweislich zu einer Umverteilung der Druckbelastung im Gelenk. Durch Scherbelastungen, insbesondere im Randbereich der Knorpelschäden, werden diese im Verlauf fortschreiten und können für die Entstehung einer Arthrose (Verschleiß des Gelenkes) ursächlich sein.
Mikroskopische Bilder von gesundem Knorpel links bis fortgeschritten geschädigtem Knorpel rechts
Diagnostik von Knorpelschäden
Der aktuelle Goldstandard zur Erkennung eines Knorpelschadens ist die Kernspin-Untersuchung (MRT). Zur Erhöhung der Diagnosesicherheit werden spezielle knorpelspezifische Sequenzen verwendet. Zusätzlich sollte bei Verdacht auf eine Beinachsenfehlstellung eine Ganzbein-Röntgenaufnahme angefertigt werden, da diese ggf. zusätzlich korrigiert werden muss. Prinzipiell sollte immer nach der Ursache des Knorpelschadens geforscht werden.
Behandlung von Knorpelschäden
Zur Knorpelersatztherapie gibt es zurzeit drei verschiedene Therapiekonzepte. Jedes Konzept hat in Abhängigkeit von Patientenalter, Defektgröße, Defektlokalisation und Defektgrad seine Vor- und Nachteile.
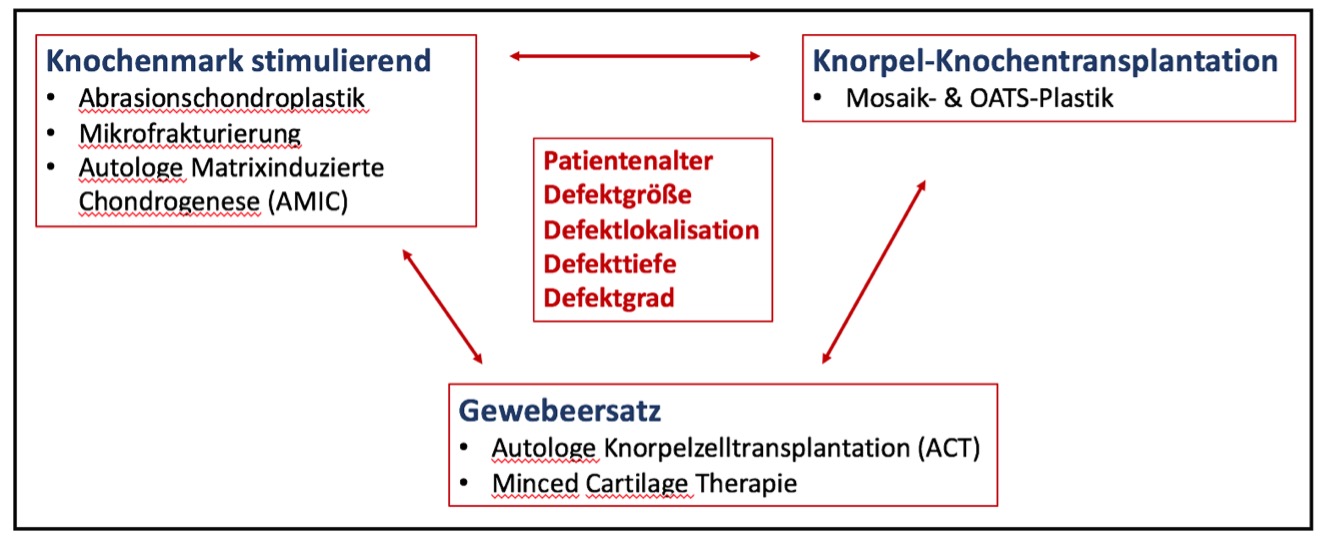
Therapiekonzepte des Knorpelersatzes
Knochenmark stimulierende Therapien
Das Grundprinzip der knochenmarksstimulierenden Techniken wie der Mikrofrakturierung (Mfx) ist die lokale Perforation der Grenze zwischen Knorpel und Knochen („subchondrale Grenzlamelle“) im Defektbereich. Aus der Zone unterhalb des Knochens („subchondraler Raum“) kommt es durch die gezielte Perforation zur Einblutung in den Knorpeldefekt. Hier bildet sich eine Art „Blutpropfen“ der Ursprungszellen aus der subchondralen Zone beinhaltet.
Nach temporärer Ausbildung eines Granulationsgewebes entsteht hieraus schlussendlich ein faserartiges Ersatzknorpelgewebe. Die Mikrofrakturierung ist limitiert auf kleine Knorpelschäden und zeigt in jüngeren Studien nach ca. 3-5 Jahren eine deutliche Ergebnisverschlechterung. Aufgrund dessen ist diese Therapieoption aus unserer Sicht nicht mehr zu empfehlen.
Als Ursache der schlechten Langzeitergebnisse wird angenommen, dass das faserartige Knorpelersatzgewebe nicht ausreichend gegen Scherbelastungen geschützt ist. Zusätzlich kann die Perforation der subchondralen Knochenzone zu einem schmerzhaften Ödem des Knochens führen oder eine partielle Verknöcherung des Faserknorpels auslösen.
Die „Autologe Matrixinduzierte Chondrogenese“ stellt in diesem Zusammenhang eine Weiterentwicklung da. Nach Perforation wird eine synthetisch hergestellte Matrix (Gewebe dient als Gerüst), welche meist aus Bestandteilen des Knorpels besteht, in den Defekt eingesetzt. Diese soll als Gerüst und Schutz für den „Blutpropfen“ gegen Scherbelastungen dienen und die Langfristigkeit dieser Therapie verbessern.
Knorpel-Knochentransplantation (Mosaikplastik/OATS-Plastik)
Bei dieser Technik wird zunächst aus wenig belasteten Regionen des Kniegelenkes ein Knorpel-Knochen-Zylinder ausgestanzt. Dieser wird dann in den zuvor ausgestanzten Knorpeldefekt in der Belastungszone wieder eingestanzt. Der Knorpel-Knochen Zylinder wird also direkt in einer OP von einer Stelle zur anderen Stelle verpflanzt.
Verwendet man hierbei mehrere Stanzzylinder handelt es sich definitionsgemäß um die sog. „Mosaikplastik“. Wird ein großer Zylinder verwendet handelt es sich um die sog. „OATS-Plastik“. Da die Fläche der wenig belasteten Zonen des Kniegelenks limitiert sind, ist die Größe der zu behandelnden Knorpeldefekte ebenfalls limitiert. Es handelt sich um eine technisch anspruchsvolle Methode, die bei dem Ungeübten mit einer höheren Komplikationsrate verbunden ist. Ihr Einsatzbereich ist bei Knorpel-Knochen Defekten (z.B. Osteochondrosis Dissecans), da sie die Schädigung des Knochens und des Knorpels gleichzeitig adressiert.

Prinzip der Mosaikplastik (Schewe et al. 2008)
Knorpelzelltransplantation (ACT-„Autologe (körpereigene) Chondrozytentransplantation“)
Die Knorpelzelltransplantation stellt die Therapie der Wahl bei großen Knorpelschäden (>2cm2) da. Es handelt sich um ein zweizeitiges Therapieverfahren. Im Rahmen der ersten Operation in Schlüsselloch-Technik (Arthroskopie) wird Knorpelgewebe aus nicht belasteten Anteilen des Gelenkes entnommen, und dieses anschließend 3-4 Wochen kultiviert. Die Kultivierung der Knorpelzellen erfolgt mit Patientenblut als Nährmedium. Somit werden rein körpereigene Zellen bei der Anzüchtung verwendet (autolog).
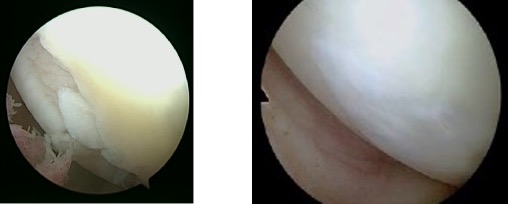
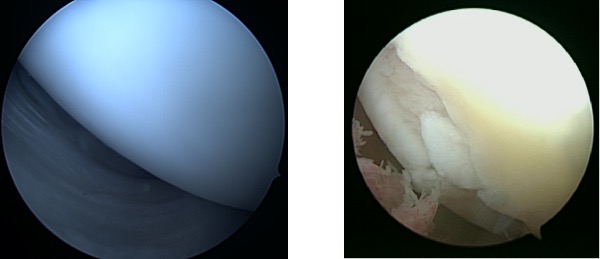
Knorpelschaden Femurkondyle 1 Jahr nach Knorpeltransplantation
Im Rahmen einer zweiten OP werden die Knorpelzellen dann in den Knorpelschaden transplantiert. Die Knorpelzellen sind hierbei an ein Trägermaterial (z.B. Gele oder Kollagenvliese) gebunden. Sollte zusätzlich zum Knorpeldefekt auch ein knöcherner Defekt bestehen, kann dieser zunächst mit körpereigenem Knochen aufgefüllt und dann mit einer Knorpelzelltransplantation kombiniert werden. Die Überlegenheit der Knorpelzelltransplantation bei großen Knorpelschäden wurde im Vergleich zu anderen Knorpelersatzverfahren mehrfach wissenschaftlich bestätigt. Junge Patienten (18-50 Jahre) mit isolierten Knorpelschäden (keine Gelenkarthrose) kommen für die Behandlung in Frage. Mit ihr verbunden ist ein strikter Nachbehandlungs-/Rehabilitationsplan.
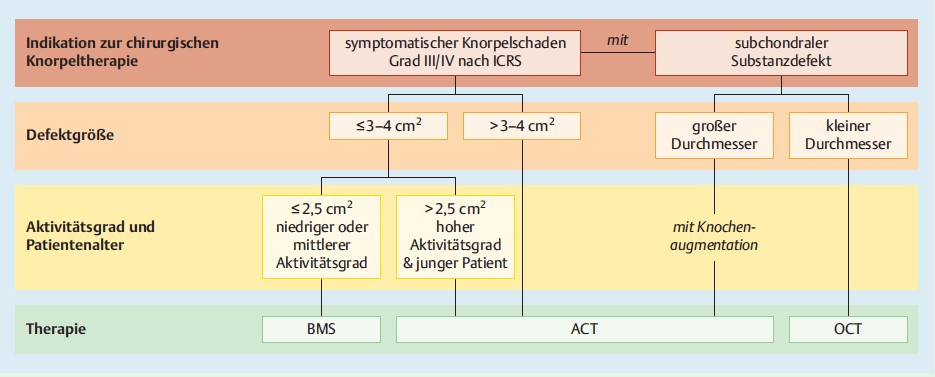
An dieser Stelle ist auch auf die Empfehlungen der AG Klinische Geweberegeneration der DGOU (Deutsche Gesellschaft für Orthopädie und Unfallchirurgie) zu verweisen. In regelmäßigen Abständen werden Übersichtarbeiten zum Thema Knorpelersatz publiziert in denen die aktuelle Kenntnislage und Orientierungshilfen zur Auswahl des geeigneten Therapieverfahrens beschrieben werden.
Orientierungshilfe zur Auswahl des geeigneten Therapieverfahrens der AG Klinische Geweberegeneration der DGOU
(BMS: Bone Marrow Stimulation z. B. Mikrofrakturierung; ACT: autologe Chondrozytentransplantation; OCT: osteochondrale Transplantation)
Minced cartilage
Grundsätzlich kann man die Technik des „Minced Cartilage“ (to mince = zerhacken) als eine ein zeitige Knorpelzelltransplantation beschreiben. Während der Operation wird gesunder Knorpel aus dem Randbereich des Knorpelschadens oder einem nicht belasteten Anteil des Gelenkes gewonnen und unmittelbar in kleinste Stückchen (Knorpelchips) zerschnitten.
Direkt im Anschluss werden die Knorpelchips mit einem Gewebekleber in den Knorpeldefekt eingeklebt. Aus Patientenblut wird nach Zusatz eines Thrombinkomplexes ein körpereigener Kleber hergestellt, womit die Knorpelstückchen in den Defekt eingeklebt werden können. Der Ablauf einer „Minced Cartilage“ ist in der folgenden Abbildung illustriert.

1) Knorpelschaden Knie, 2) u.3) vorbereiten des Knorpelschadens, 4)- 6) stufenweises Einkleben der Knorpelchips mit Gewebekleber
Durch das Zerschneiden werden die Knorpelzellen aktiviert und es kommt zum Herauswandern der Knorpelzellen aus den Knorpelchips. Diese Knorpelzellen bauen dann die extrazelluläre Matrix des Knorpels (bestehend aus Kollagen und Proteoglykanen) wieder auf. Die extrazelluläre Matrix ist wichtig für die einzigartigen mechanischen Eigenschaften des Knorpelgewebes. Da es sich um eine ein zeitige Therapiemöglichkeit handelt, kann spontan während einer Gelenkoperation reagiert werden. Das Verfahren ist immer unmittelbar umzusetzen. Bisherige Studien zu dem Thema zeigen sich als äußerst vielversprechend.

1) Knorpeldefekt Femurkondyle, 2) Minced Cartilage im Knorpeldefekt, 3) Ergebnis 7 Monate postoperativ